Холестерин - ключевое вещество для клеток и гормонов. Он нужен нам, однако чрезмерное количество может вызвать серьезные осложнения. Своевременная диагностика и контроль уровня холестерина помогают уберечь сердце.
Холестерин сопровождает нас ежедневно, независимо от того, думаем ли мы о нем. Он входит в состав каждой клетки, образует основу для выработки некоторых гормонов, помогает печени создавать желчь. Несмотря на то, что холестерин имеет жизненно важные функции, с ним связывают также самые распространенные сердечно-сосудистые заболевания современности. Люди часто воспринимают слово "холестерин" как негативный фактор риска, не зная, что сам по себе он не является злом.
Важно понимать разницу между здоровым и вредным уровнем холестерина. Наличие этого липида в крови - вполне естественная вещь, однако его избыток может превратить холестерин из друга нашего организма в потенциального врага. Эта статья поможет прояснить, откуда берётся холестерин, в чём его польза, какие существуют типы липопротеинов и как поддерживать нормальный баланс, чтобы избежать атеросклероза и связанных с ним угроз.
Что такое холестерин и почему он важен
Холестерин - это жироподобное вещество, которое необходимо для нормального функционирования организма. Он содержится в каждой клетке, участвует во многих жизненно важных процессах и не растворяется в воде.
Чтобы циркулировать по крови, холестерин образует комплексы с белками и другими жирами, формируя липопротеины. Именно они помогают транспортировать холестерин туда, где он необходим. Липопротеины - это соединения, состоящие из жиров (липидов) и белков. Они необходимы для транспортировки холестерина в крови, поскольку сам холестерин не может передвигаться по кровеносной системе в свободном виде.
Липопротеины выполняют две основные функции:
- Доставляют холестерин к клеткам, которые нуждаются в нем для нормальной работы.
- Выводят лишний холестерин из крови и транспортируют его обратно в печень для переработки.
Есть несколько типов липопротеинов, но самые важные из них:
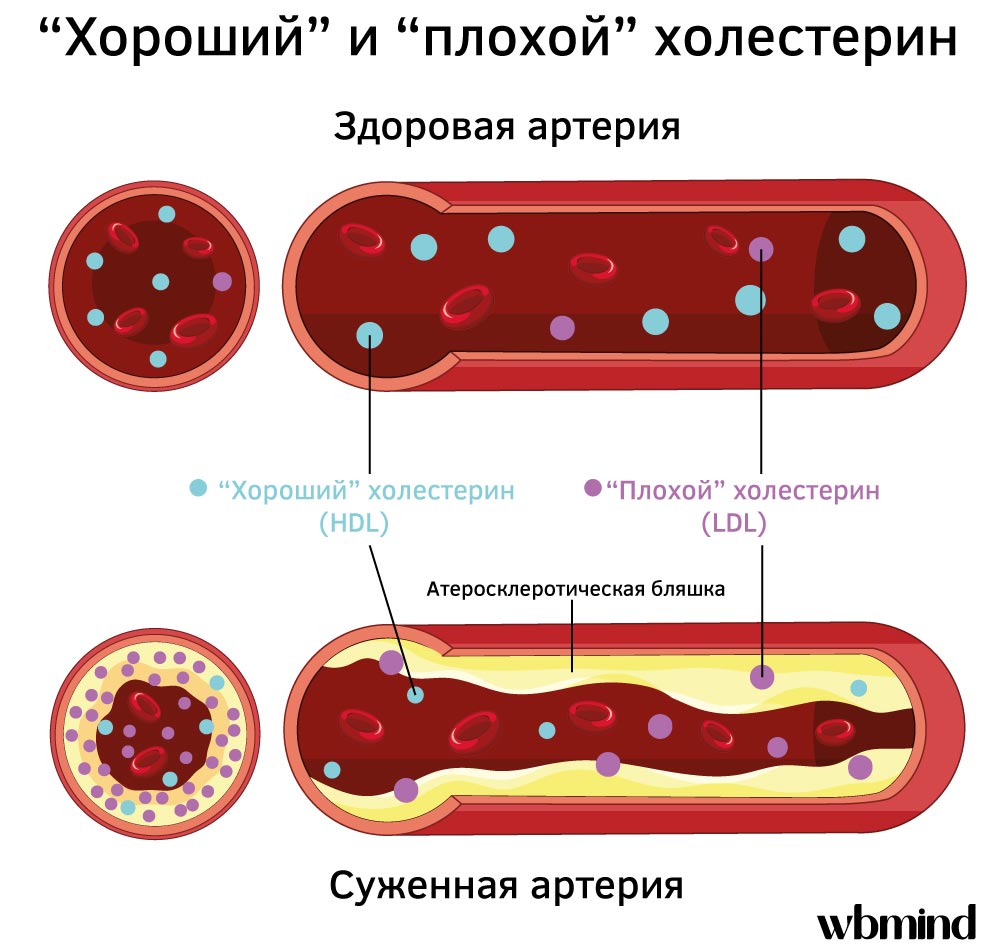
- LDL (липопротеины низкой плотности) - известен как "плохой" холестерин, потому что его избыток может накапливаться в стенках сосудов, образуя атеросклеротические бляшки.
- HDL (липопротеины высокой плотности) - "хороший" холестерин, который помогает выводить лишний холестерин из крови, снижая риск развития сердечно-сосудистых заболеваний.
Холестерин выполняет много полезных функций в организме:
- Помогает клеткам поддерживать прочность и эластичность.
- Необходим для производства гормонов (половых и гормонов надпочечников).
- Участвует в синтезе витамина D.
- Способствует образованию желчных кислот, необходимых для пищеварения жиров.
Однако его избыток в крови может быть опасным. Если уровень холестерина превышает норму, лишние частицы начинают накапливаться на стенках сосудов, образуя атеросклеротические бляшки. Это может привести к сужению артерий, нарушению кровотока и повышенному риску сердечно-сосудистых заболеваний.
Откуда берется холестерин
Синтез в организме
Около 80% холестерина организм вырабатывает самостоятельно. Основным "производителем" является печень: она синтезирует холестерин и распределяет его по кровеносной системе, чтобы клетки могли использовать его при необходимости. У здорового человека этот процесс хорошо сбалансирован - печень вырабатывает ровно столько холестерина, сколько нужно, не допуская избытка.
Однако в некоторых случаях могут возникать генетические нарушения, которые мешают организму избавляться от лишнего холестерина. Например, при семейной гиперхолестеринемии уровень холестерина повышается еще в подростковом или даже детском возрасте. Без своевременного контроля и коррекции образа жизни это может привести к развитию атеросклероза, стенокардии или даже инфаркта в раннем возрасте.
Поступление с пищей
Еще около 20% холестерина поступает с пищей. Больше всего его содержится в продуктах, богатых насыщенными жирами: красном мясе, сырах, сливочном масле, цельном молоке. Но не все жиры одинаково влияют на уровень холестерина.
Насыщенные жиры в большом количестве могут повышать уровень липопротеинов низкой плотности (LDL), которые называют "плохим" холестерином. Еще опаснее трансжиры, содержащиеся в фастфуде, выпечке с маргарином и жареных во фритюре продуктах. Они не только увеличивают уровень LDL, но и снижают уровень "хорошего" холестерина (HDL), который помогает очищать сосуды.
Организм способен частично компенсировать избыток холестерина, но если употреблять слишком много насыщенных жиров и трансжиров, система переработки перегружается. В результате в крови накапливается больше "плохих" липопротеинов, которые могут оседать на стенках сосудов, создавая угрозу сердечно-сосудистых заболеваний.
Типы холестерина
LDL ("плохой" холестерин)
LDL (липопротеины низкой плотности) транспортируют холестерин из печени к клеткам, которые в нем нуждаются. Это необходимый процесс, ведь клетки используют холестерин для поддержания своей структуры и выполнения важных функций. Однако, если в крови накапливается избыточное количество LDL, лишние частицы начинают оседать на стенках сосудов.
Впоследствии такие отложения формируют атеросклеротические бляшки, которые сужают артерии и затрудняют кровоток. Это повышает риск сердечного приступа, инсульта и других сердечно-сосудистых заболеваний. Чтобы избежать этих проблем, медики рекомендуют поддерживать уровень LDL ниже 100 мг/дл. Людям с высоким сердечно-сосудистым риском или уже подтвержденным атеросклерозом следует снижать этот показатель до 70 мг/дл или меньше.
HDL ("хороший" холестерин)
HDL (липопротеины высокой плотности) выполняют обратную функцию - они помогают выводить лишний холестерин из крови. HDL частицы собирают холестерин, который не использовался клетками, и транспортируют его обратно в печень для дальнейшей переработки. Чем больше в организме HDL, тем эффективнее очищаются сосуды.
Рекомендуемый уровень HDL для мужчин - не менее 40 мг/дл, для женщин - не менее 50 мг/дл. Оптимальным считается показатель более 60 мг/дл, поскольку это помогает снизить риск атеросклероза и сердечных заболеваний. Однако, если уровень HDL слишком низкий, а уровень LDL высокий, это значительно повышает угрозу образования бляшек в сосудах.
VLDL и триглицериды
Кроме LDL и HDL, существуют также VLDL (липопротеины очень низкой плотности). Они содержат значительное количество триглицеридов - еще одного типа жиров в крови. Избыточное количество триглицеридов может способствовать развитию атеросклероза, особенно если уровень LDL также повышен.
Если анализы показывают высокий уровень триглицеридов, врачи советуют изменить рацион: ограничить простые углеводы, избегать чрезмерного количества жиров и добавить больше физической активности. В некоторых случаях назначаются специальные препараты, которые помогают нормализовать уровень триглицеридов. Комплексный подход способствует уменьшению риска сердечно-сосудистых заболеваний и улучшению общего состояния сосудов.
Что влияет на уровень холестерина
Наследственность
У некоторых людей повышенный холестерин является генетической особенностью. При семейной гиперхолестеринемии организм не может эффективно избавляться от избытка липопротеинов низкой плотности (LDL), что приводит к их накоплению. В таких случаях уровень "плохого" холестерина может быть высоким уже в молодом возрасте.
Людям с семейной предрасположенностью к повышенному холестерину важно проходить регулярные обследования. Они часто нуждаются в раннем скрининге и коррекции уровня холестерина с помощью диеты, образа жизни или медикаментозного лечения. Без надлежащего контроля атеросклеротические бляшки в сосудах могут образовываться значительно быстрее, чем у людей без такого наследственного фактора.
Возраст и пол
С возрастом организм претерпевает естественные изменения, которые могут влиять на уровень холестерина. У мужчин тенденция к повышению "плохого" холестерина проявляется раньше, чем у женщин. До менопаузы женские гормоны частично защищают сосуды, поддерживая более низкий уровень LDL.
Однако после менопаузы уровень "плохого" холестерина может повышаться, тогда как уровень "хорошего" (HDL) может снижаться. Это объясняется изменениями в гормональном фоне. Именно поэтому женщинам после 50 лет рекомендуется тщательнее следить за своим липидным профилем и в случае необходимости корректировать его с помощью питания, физической активности и других методов.
Питание и образ жизни
Пищевые привычки играют ключевую роль в регуляции уровня холестерина. Продукты, содержащие много насыщенных жиров (красное мясо, сливочное масло, жирные молочные продукты), могут способствовать повышению уровня LDL. Трансжиры, которые встречаются в фастфуде, выпечке и жареных продуктах, не только повышают "плохой" холестерин, но и снижают уровень "хорошего", что еще больше увеличивает риск сердечно-сосудистых заболеваний.
Для поддержания здорового уровня холестерина в рационе должно быть достаточно клетчатки (овощи, фрукты, цельнозерновые продукты), полезных жиров (оливковое масло, орехи, рыба) и белковых источников без чрезмерного количества жира.
Важную роль играет и уровень физической активности. Регулярные упражнения помогают контролировать вес, стимулируют обмен веществ и способствуют повышению уровня "хорошего" холестерина. Даже ежедневные прогулки могут положительно влиять на состояние сердечно-сосудистой системы.
Кроме питания и двигательной активности, стоит обратить внимание на вредные привычки. Курение повреждает стенки сосудов и снижает уровень HDL, что затрудняет очищение крови от избытка холестерина. Чрезмерное употребление алкоголя также может негативно влиять на баланс липидов. С другой стороны, умеренность в потреблении алкоголя, особенно красного вина в небольших дозах, иногда ассоциируется с лучшими показателями холестерина.
Еще один фактор - стресс. Постоянное напряжение может приводить к гормональным изменениям, влияющим на обмен жиров и повышающим уровень холестерина. Методы релаксации, такие как медитация, йога или даже простые прогулки на свежем воздухе, могут помочь снизить это влияние.
Как и когда проверять уровень холестерина
Липидограмма (или липидный профиль) - это анализ крови, который позволяет оценить уровень различных видов холестерина и триглицеридов. Он дает развернутую картину состояния липидного обмена и помогает определить риски сердечно-сосудистых заболеваний.
Этот анализ включает определение:
- общего уровня холестерина,
- "плохого" холестерина (LDL),
- "хорошего" холестерина (HDL),
- уровня триглицеридов.
Как часто нужно сдавать анализ?
Врачи рекомендуют проверять уровень холестерина каждые 4-6 лет, начиная с 20-25 лет, если человек не имеет дополнительных факторов риска. Но в некоторых случаях анализ нужно сдавать чаще:
- Людям с семейной предрасположенностью к высокому холестерину - каждый год или по рекомендации врача.
- Тем, кто имеет лишний вес, повышенное артериальное давление или диабет - каждые 1-2 года.
- Людям, которые уже имеют атеросклероз или сердечно-сосудистые заболевания - по индивидуальному графику, в зависимости от состояния здоровья.
Что делать, если уровень холестерина высокий?
Если анализ показал повышенный уровень LDL или триглицеридов, врач может назначить дополнительные обследования. Чаще всего это:
- Ультразвуковая диагностика сосудов - для оценки состояния артерий и выявления начальных изменений, которые могут свидетельствовать об атеросклерозе.
- Кардиологические тесты - если есть подозрение на нарушение кровообращения.
Раннее выявление нарушений помогает вовремя скорректировать рацион, увеличить физическую активность или, при необходимости, начать медикаментозное лечение. Это особенно важно, поскольку повышенный уровень холестерина не имеет видимых симптомов, а проблемы с сосудами могут накапливаться годами. Если их не контролировать, это может привести к серьезным осложнениям, таким как инфаркт или инсульт.
Профилактика и контроль
Изменения в диете
Сбалансированный рацион является краеугольным камнем профилактики высокого уровня холестерина. Переход от большого количества насыщенных жиров к продуктам, содержащим полезные жиры (например, рыбу, орехи, авокадо, оливковое масло), поможет держать LDL под контролем. В то же время стоит ограничить употребление трансжиров, присутствующих в маргаринах, дешевых кулинарных жирах, многих видах выпечки, сухариков и полуфабрикатов.
Увеличение доли клетчатки, в частности из овощей, бобовых и цельнозерновых продуктов, положительно влияет на общее состояние липидного профиля. Это помогает медленнее всасывать жиры и контролировать чувство сытости. Также не следует забывать об умеренности в потреблении красного мяса: лучше чередовать его с рыбой, курятиной без кожи и растительными белками, чтобы уменьшать нагрузку "плохими" жирами.
Читайте:
Самые лучшие диеты для снижения холестеринаНормализовать высокий уровень холестерина можно через корректировку питания, включающую отказ от вредных ж...
Физическая активность
Регулярные тренировки, активная ходьба или даже привычные прогулки не только помогают контролировать вес, но и повышают уровень "хорошего" холестерина (HDL). При недостаточной подвижности организм хуже расщепляет лишние липиды, что способствует накоплению LDL и триглицеридов. Если добавить в свой распорядок дня хотя бы 30 минут аэробных упражнений пять дней в неделю, можно существенно уменьшить риск сердечно-сосудистых болезней.
Важно, чтобы физическая активность была регулярной и подходила по интенсивности конкретному человеку. Не всем подходят марафонские забеги или силовые упражнения в спортзале, но даже обычная ежедневная прогулка в умеренном темпе положительно сказывается на кровообращении и регуляции уровня липидов.
Медикаментозные подходы
Когда диета и физическая активность не дают желаемого эффекта или у человека есть значительно повышенный риск возникновения сердечно-сосудистых осложнений, врач может назначить статины. Эти препараты блокируют действие фермента, вырабатывающего холестерин в печени, тем самым снижая концентрацию LDL в крови. Есть и другие группы лекарств, такие как фибраты, секвестранты желчных кислот, ингибиторы всасывания холестерина - они применяются в зависимости от конкретной ситуации (например, когда нужно снизить уровень триглицеридов или когда у пациента есть противопоказания к статинам).
Однако ни один медикамент не сработает эффективно, если человек не будет придерживаться принципов здорового питания и двигательной активности. Только комплексный подход позволяет удерживать холестерин в пределах нормы, снижая риск развития атеросклероза и острых сердечных событий. Сотрудничество с врачом, регулярный мониторинг анализов и своевременная корректировка терапии - лучший способ добиться стабильного результата.
Заключение
Холестерин жизненно необходим нашему организму: без него невозможно нормальное функционирование клеток, синтез гормонов и желчных кислот. Но неконтролируемый уровень "плохого" холестерина становится причиной атеросклероза и повышает риски сердечно-сосудистых заболеваний. Сбалансированный рацион, разумная физическая активность, отказ от вредных привычек и, при необходимости, медикаментозная поддержка - вот ключ к поддержанию безопасного уровня холестерина и крепкого здоровья сердца и сосудов.





