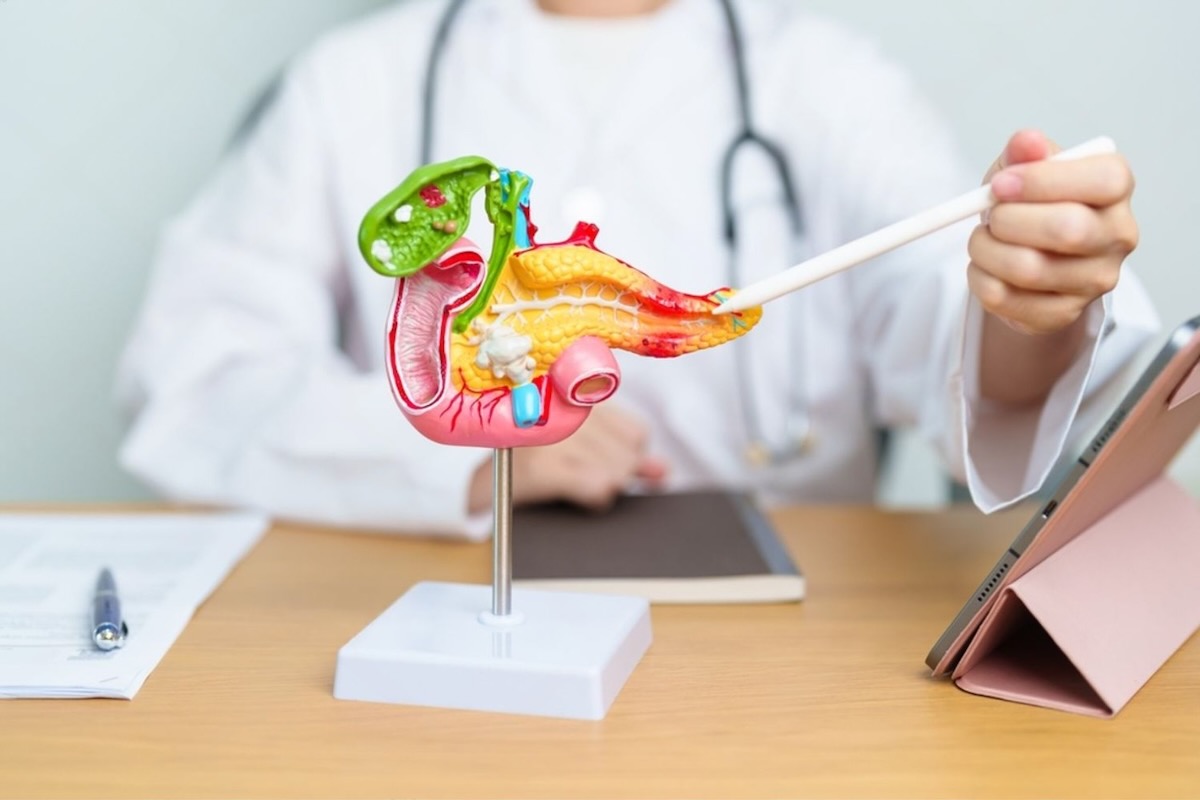
Панкреатит – это заболевание, которое требует повышенного внимания, так как воспаление поджелудочной железы серьезно влияет на различные аспекты здоровья. Это состояние сопровождается сильной болью, нарушением пищеварения и может привести к ряду опасных осложнений.
Поджелудочная железа является одним из ключевых органов пищеварительной системы и обмена веществ, поскольку она вырабатывает ферменты для расщепления питательных веществ и гормоны, регулирующие уровень сахара в крови. В случае панкреатита воспаление нарушает эти процессы, нанося ущерб как самой железе, так и общему состоянию организма. Болезнь может проявляться резкими острыми приступами боли, протекать в легкой форме или переходить в хроническую стадию с прогрессирующим повреждением тканей.
Что такое панкреатит?
Панкреатит — это воспалительный процесс в поджелудочной железе, который возникает, когда пищеварительные ферменты активируются преждевременно и повреждают ткани самого органа. При нормальном функционировании ферменты из поджелудочной железы попадают в тонкий кишечник и помогают переваривать белки, жиры и углеводы. Однако в некоторых случаях (например, при закупорке панкреатического протока или токсическом воздействии алкоголя) эти ферменты остаются внутри железы и запускают процесс «самопереваривания». В результате возникает воспаление, отек, и пациент испытывает боль в верхней части живота, которая часто отдает в спину.
Панкреатит может быть острым, когда воспаление происходит внезапно и интенсивно, но обычно длится недолго. Или же хроническим, когда это состояние постоянного воспаления, которое постепенно разрушает ткани и приводит к снижению выработки ферментов и гормонов. Поджелудочная железа, расположенная глубоко в брюшной полости, по форме напоминает вытянутый орган длиной примерно с ладонь человека. Из-за ее близкого расположения к позвоночнику и желудку боль может иметь специфический характер — в области живота с распространением в спину или под лопатки.
Основные причины повреждения железы, помимо механической закупорки желчными камнями и токсического воздействия алкоголя, могут включать аутоиммунные нарушения, наследственные генетические аномалии, высокую концентрацию триглицеридов или кальция в крови, а также поражение инфекциями. Однако именно закупорка протока и чрезмерное употребление алкоголя статистически являются наиболее частыми факторами.
Типы панкреатита
Панкреатит классифицируют преимущественно на острый и хронический. Каждый из них имеет свои особенности течения, причины и влияние на организм.
Острый панкреатит
Острая форма начинается внезапно и обычно длится от нескольких дней до нескольких недель. Воспалительный процесс часто настолько сильный, что человек ощущает резкую, пронизывающую боль в верхней части живота. Эта боль может быть настолько интенсивной, что нередко сопровождается тошнотой, рвотой, учащенным сердцебиением и общей слабостью. В некоторых случаях повышается температура тела, а дыхание становится поверхностным и учащенным из-за сильного болевого синдрома.
Боль при остром панкреатите может распространяться на спину или становиться сильнее в положении лежа на спине. Поскольку железа воспалена, любое движение или давление в брюшной полости вызывают сильный дискомфорт. Многие пациенты ощущают облегчение, когда сидят с наклоном вперед или подтягивают колени к груди.
В большинстве случаев острый панкреатит требует медицинского наблюдения. Если он протекает в легкой форме, достаточно внутривенной инфузии, обезболивающих и кратковременного отказа от пищи для снятия нагрузки с поджелудочной железы. В нормальных условиях острое воспаление проходит, и орган восстанавливается без долгосрочных последствий. Однако примерно в 20% случаев развивается тяжелая форма с возможным некрозом тканей и инфекцией, которая может привести к сепсису. Такие ситуации опасны для жизни и требуют интенсивного лечения.
Хронический панкреатит
Хронический панкреатит – это длительный воспалительный процесс, при котором поражение поджелудочной железы не исчезает, а становится постоянным. Повторные эпизоды острого воспаления и неспособность тканей органа полностью восстановиться приводят к формированию рубцовой ткани (фиброза). В результате ткани железы теряют способность полноценно вырабатывать пищеварительные ферменты, а затем и гормоны (в частности, инсулин и глюкагон).
Одним из характерных признаков хронического панкреатита является боль, которая может быть менее интенсивной, чем при острой форме, но более продолжительной. Она часто усиливается после приема пищи, особенно жирной или обильной. Со временем организм может плохо усваивать жиры, что проявляется появлением «жирного» стула (стеатореи). Другие признаки включают постепенную потерю веса, дефицит витаминов и нарушения регуляции уровня сахара в крови. У некоторых пациентов болевой синдром становится настолько выраженным, что нарушает сон, физическую активность и негативно влияет на психоэмоциональное состояние.
Хронический панкреатит часто приводит к экзокринной недостаточности: орган уже не может обеспечивать нормальный уровень ферментов, необходимых для пищеварения. Помимо этого, со временем может развиться сахарный диабет из-за нехватки инсулина. При хронической форме заболевания пациенты нередко нуждаются в постоянном медицинском наблюдении, заместительной терапии ферментами или инсулином, а также в строгом контроле диеты.
Факторы риска и распространенность
Панкреатит — довольно распространенное заболевание, которое может возникнуть у людей любого возраста. Во многих случаях требуется госпитализация, особенно если болезнь имеет тяжелое течение. Воспаление поджелудочной железы обычно не возникает без причины — существуют определенные факторы риска, которые значительно повышают вероятность его развития.
Основными причинами панкреатита считаются чрезмерное употребление алкоголя и желчнокаменная болезнь. Считается, что они вызывают более 80% случаев этого заболевания. Алкоголь может постепенно повреждать клетки поджелудочной железы, вызывая воспаление, тогда как желчные камни могут блокировать протоки, препятствуя нормальному оттоку ферментов и провоцируя острый приступ панкреатита.
Помимо этих двух основных факторов, существуют и другие возможные причины:
- Генетическая предрасположенность: некоторые наследственные мутации могут способствовать развитию панкреатита.
- Аутоиммунные заболевания: иногда иммунная система атакует собственные ткани поджелудочной железы, вызывая воспаление.
- Травмы живота: сильный удар или хирургическое вмешательство могут повредить железу и спровоцировать воспаление.
- Побочное действие лекарств: некоторые медикаменты могут оказывать токсическое влияние на поджелудочную железу.
- Нарушение обмена веществ: высокий уровень триглицеридов или кальция в крови может негативно сказываться на работе органа.
Дополнительными факторами, повышающими риск развития панкреатита, являются лишний вес, курение, несбалансированное питание с большим количеством жиров и холестерина, а также низкая физическая активность. Все эти факторы могут приводить к изменениям в функционировании желчного пузыря и поджелудочной железы, что в конечном итоге повышает вероятность воспаления.
Профилактика панкреатита прежде всего заключается в ведении здорового образа жизни. Контроль употребления алкоголя, сбалансированное питание, поддержание нормального веса и регулярная физическая активность помогают снизить риск этого заболевания. Также важно проходить профилактические медицинские обследования, особенно если имеется наследственная предрасположенность или сопутствующие проблемы с обменом веществ.
Симптомы и признаки
Первый и главный симптом при панкреатите – это боль в верхней части живота. Характер боли может отличаться в зависимости от формы заболевания. При острой форме она часто описывается как пронзительная, очень сильная и внезапная, а при хронической – может быть умеренной или периодической, но сохраняться в течение длительного времени. У некоторых пациентов боль усиливается после приема пищи или физической нагрузки.
Помимо боли, существуют характерные симптомы, которые помогают распознать острый и хронический панкреатит:
- Острая форма: тошнота и рвота, учащенное сердцебиение, возможное повышение температуры, учащенное поверхностное дыхание.
- Хроническая форма: дискомфорт после еды, особенно жирной; снижение аппетита и веса; обильный «жирный» стул с неприятным запахом и маслянистым блеском; ощущение слабости и головокружение (возможное снижение давления).
Если человек замечает у себя снижение переносимости пищи (возникает тяжесть в желудке или диарея после еды) и медленную потерю веса без очевидных причин, стоит задуматься о возможных нарушениях в работе поджелудочной железы. Именно из-за проблем с пищеварением и недостатка необходимых ферментов организму может не хватать белков, жиров, витаминов и минералов.
Основные причины
Примерно 80% всех случаев панкреатита связано с двумя основными факторами: желчнокаменной болезнью и алкоголем. Однако стоит рассмотреть и другие, менее распространенные причины, так как они могут играть решающую роль в отдельных ситуациях.
Если говорить о желчных камнях, то они могут попадать в общий желчный проток, перекрывая также и панкреатический. В такой ситуации ферменты, которые должны были попасть в тонкий кишечник, остаются в поджелудочной железе. Возрастающее давление в протоках приводит к их преждевременной активации, что вызывает повреждение тканей железы.
Злоупотребление алкоголем – вторая по значимости причина панкреатита. Механизмы воздействия алкоголя довольно сложны: предполагается, что токсические вещества, возникающие в процессе метаболизма этанола, повреждают клетки поджелудочной железы и нарушают внутриклеточные процессы, в том числе активацию ферментов. Регулярные чрезмерные дозы алкоголя могут годами постепенно разрушать структуру железы, вызывая хронический воспалительный процесс.
К другим причинам панкреатита относятся:
- Наследственные мутации: увеличивают предрасположенность к воспалению поджелудочной железы.
- Аутоиммунные заболевания: когда иммунная система «атакует» собственные ткани.
- Гипертриглицеридемия и гиперкальциемия: повышенный уровень триглицеридов или кальция в крови.
- Травмы живота: или осложнения после операций.
- Инфекционные возбудители: в том числе вирусные инфекции.
- Побочные эффекты лекарств: некоторые медикаменты могут вызывать воспаление поджелудочной железы.
В около 20% случаев точная причина развития панкреатита остается неясной (идиопатический панкреатит). Однако даже в таких ситуациях лечение направлено на снижение воспаления, облегчение симптомов и предотвращение осложнений.
Возможные осложнения
Панкреатит может привести к ряду осложнений, которые различаются в острой и хронической формах. Некоторые из них могут угрожать жизни (например, тяжелая интоксикация и сепсис при остром панкреатите), тогда как другие развиваются медленно и ухудшают качество жизни пациента.
Осложнения острого панкреатита
Тяжелая форма острого панкреатита нередко сопровождается серьезными последствиями:
- Некроз и инфицирование тканей: потеря нормального кровоснабжения приводит к отмиранию участков железы. Некротизированные ткани часто становятся «мишенью» для бактерий, что может вызвать системный воспалительный процесс и сепсис.
- Панкреатические псевдокисты: из-за нарушения оттока ферментов и жидкости вокруг железы формируются капсулы, заполненные панкреатическим соком. Они могут исчезнуть самостоятельно или, наоборот, увеличиваться в размерах, вызывая дискомфорт и повышая риск разрыва или инфицирования.
- Переход в хроническую форму: повторные эпизоды острого воспаления могут привести к необратимым изменениям, если повреждение тканей становится постоянным, а воспалительный процесс длительным.
Осложнения хронического панкреатита
При длительном воспалении поджелудочной железы происходит фиброз, что приводит к сбоям в её работе:
- Экзокринная недостаточность: снижается выработка ферментов, необходимых для нормального пищеварения. Это вызывает хроническую диарею, стеаторею (выделение жиров с калом), потерю веса и авитаминозы.
- Гормональные нарушения: ухудшается регуляция уровня сахара в крови. Сначала может возникнуть гипергликемия или гипогликемия, а затем – стойкий диабет, требующий регулярного введения инсулина.
- Хроническая боль: в некоторых случаях болевой синдром становится постоянным, что затрудняет лечение и требует применения специальных обезболивающих стратегий.
- Риск рака поджелудочной железы: длительное воспаление увеличивает вероятность злокачественной трансформации тканей. Хотя этот риск нельзя считать чрезмерно высоким (около 1–2%), он является важным фактором для наблюдения.
Диагностика
Диагностировать панкреатит обычно стараются на основании характерных клинических проявлений и результатов лабораторных и визуализационных исследований. Если появляется сильная боль в верхней части живота, необходимо обратиться к врачу как можно быстрее. Наиболее важные методы диагностики:
- Анализы крови: определяют уровень амилазы и липазы. В случае панкреатита оба показателя могут повышаться в несколько раз по сравнению с нормой. Также исследуют уровень сахара, триглицеридов и другие биохимические параметры.
- Визуализационные методы: КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) позволяют выявить структурные изменения, оценить степень отека и обнаружить наличие жидкостных скоплений или псевдокист.
- Тесты на экзокринную функцию: анализ кала на содержание жиров и эластазы применяют при подозрении на хроническое течение панкреатита, чтобы определить, насколько снижена ферментативная активность поджелудочной железы.
- Гормональные исследования: при необходимости проверяют уровень глюкозы, чтобы своевременно выявить нарушения выработки инсулина и риск развития диабета.
Нередко врач проводит и дополнительные обследования, чтобы определить точную причину панкреатита – в частности, УЗИ желчного пузыря (для выявления камней), анализы на инфекции или аутоиммунные маркеры. Быстрая диагностика имеет важное значение, так как при тяжелом остром панкреатите счет может идти на часы.
Методы лечения
Тактика лечения панкреатита определяется, прежде всего, его формой (острой или хронической) и причиной. Независимо от клинической картины, обезболивание и поддержание водно-электролитного баланса с помощью внутривенных растворов практически всегда необходимы.
Лечение острого панкреатита
При остром воспалении необходимо быстро снять нагрузку с поджелудочной железы и создать условия для её восстановления. Пациенту обычно назначают:
- Интенсивную регидратацию: внутривенное введение жидкостей для предотвращения обезвоживания и поддержания нормального кровяного давления.
- Обезболивающие препараты: от лёгких анальгетиков до сильных наркотических средств, в зависимости от интенсивности болевого синдрома.
- Временный отказ от пищи: чтобы снизить стимуляцию выработки ферментов. При лёгком течении ограничиваются короткой голодной диетой с последующим переходом на легкоусвояемую пищу, а в более тяжёлых случаях могут применяться энтеральное (через зонд) или парентеральное (внутривенное) питание.
- Эндоскопические процедуры: если причиной стали камни в жёлчных протоках, их удаляют с помощью ЭРХПГ (эндоскопической ретроградной холангиопанкреатографии). Для профилактики повторных эпизодов часто рекомендуют удаление жёлчного пузыря.
В сложных случаях, когда развивается инфицированный некроз или сепсис, может потребоваться госпитализация в отделение интенсивной терапии, дренирование псевдокист или даже хирургическая резекция некротизированных участков. Скорость вмешательства напрямую влияет на выживаемость пациента и риск тяжёлых последствий.
Лечение хронического панкреатита
Терапия хронического панкреатита включает сочетание медикаментов, диеты и коррекции образа жизни. Главная цель – замедлить прогрессирование воспаления и облегчить симптомы.
- Отказ от алкоголя и курения: эти два фактора значительно ухудшают течение панкреатита, а их исключение помогает снизить частоту и тяжесть обострений.
- Диета с низким содержанием жиров: избыток жирной пищи заставляет железу вырабатывать больше ферментов, что усиливает боль и ухудшает состояние. Рекомендуется делать акцент на белках, овощах и фруктах.
- Заместительная терапия ферментами: специальные препараты с панкреатическими ферментами помогают переваривать пищу и усваивать питательные вещества, снижая риск дефицита витаминов и минералов.
- Инсулинотерапия: при развитии нарушения выработки инсулина может потребоваться регулярное введение этого гормона, контроль уровня глюкозы и коррекция питания.
- Обезболивание: в хронической фазе боль иногда становится стойкой, поэтому назначаются обезболивающие препараты различной степени действия. При выраженном болевом синдроме рассматривают возможность блокирования нервных сплетений (например, чревного) или хирургическое вмешательство.
- Хирургия: в некоторых случаях проводится резекция поражённого участка железы, если в нём сконцентрировано тяжёлое воспаление или образуются камни, перекрывающие протоки. В сложных ситуациях может потребоваться полное удаление поджелудочной железы, что делает пациента пожизненно инсулинозависимым.
Профилактика
Профилактика панкреатита заключается в устранении или минимизации воздействия ключевых факторов риска. Прежде всего, речь идет об употреблении алкоголя: умеренность в этом вопросе или полный отказ помогают снизить риск поражения поджелудочной железы. Также важно поддерживать нормальный уровень холестерина и избегать желчнокаменной болезни, соблюдая сбалансированное питание с умеренным потреблением жиров и регулярной физической активностью.
Для тех, кто уже перенес острый панкреатит, важно предотвратить повторные обострения. Если причиной заболевания были камни в желчном пузыре, врачи часто рекомендуют провести холецистэктомию (удаление желчного пузыря), чтобы избежать повторной закупорки протоков. Тем, у кого панкреатит был вызван злоупотреблением алкоголем, могут понадобиться консультации специалистов по зависимостям и психологов.
В целом, здоровый образ жизни и регулярные обследования (особенно при наследственной предрасположенности или наличии других факторов риска) могут помочь избежать панкреатита или выявить его на ранних стадиях.
Прогноз
Продолжительность и характер течения панкреатита существенно влияют на вероятность полного восстановления и риск осложнений. Острый панкреатит в легкой форме обычно проходит за пять-десять дней без серьезных последствий, тогда как тяжелое течение может потребовать госпитализации на несколько недель или дольше. Если причина была своевременно устранена (например, удален камень из желчных протоков или прекращено употребление алкоголя), вероятность избежать рецидивов достаточно высокая.
Хронический панкреатит, в свою очередь, прогрессирует медленно, но постоянно. Орган постепенно замещается рубцовой тканью, что снижает его способность вырабатывать ферменты и гормоны. Это может привести к стойким нарушениям пищеварения, дефициту питательных веществ и развитию сахарного диабета. Многое зависит от того, насколько строго пациент придерживается медицинских рекомендаций. Своевременная диагностика, правильное питание, отказ от алкоголя и контроль боли помогают сократить число обострений и значительно улучшить качество жизни.
С точки зрения долгосрочной перспективы существует также риск онкологических изменений в тканях поджелудочной железы, особенно при длительном воспалении. Поэтому пациентам с хроническим панкреатитом рекомендуется регулярное наблюдение, чтобы при появлении нетипичных симптомов (таких как внезапное усиление боли или быстрая потеря веса) пройти дополнительные обследования.
Заключение
Панкреатит представляет собой серьезную угрозу для здоровья, но многое зависит от самого пациента. Конечно, квалифицированная медицинская помощь, своевременная диагностика и адекватное лечение играют ключевую роль в борьбе с этим заболеванием. Однако решающим фактором становится постоянная забота о собственном организме: отказ от алкоголя и курения, контроль питания и регулярные профилактические обследования.