Рассеянный склероз - это хроническая аутоиммунная болезнь, которая поражает нервную систему, повреждая миелин и нарушая передачу сигналов между головным мозгом и телом.
Рассеянный склероз относится к тем состояниям, о которых многие слышали, но мало кто понимает, как именно они меняют ежедневную жизнь. Это заболевание не всегда заметно извне, но его влияние может быть глубоким и разнообразным - от кратковременного нарушения зрения до длительной усталости или проблем с памятью. Часто диагноз приходит неожиданно, и человек сталкивается с множеством вопросов: что происходит с телом, что делать дальше, как лечиться и к чему готовиться. Именно поэтому важно знать основы: как развивается болезнь, какие есть формы, как распознать симптомы и какие современные подходы помогают жить полноценно, несмотря на диагноз.
Что такое Рассеянный склероз
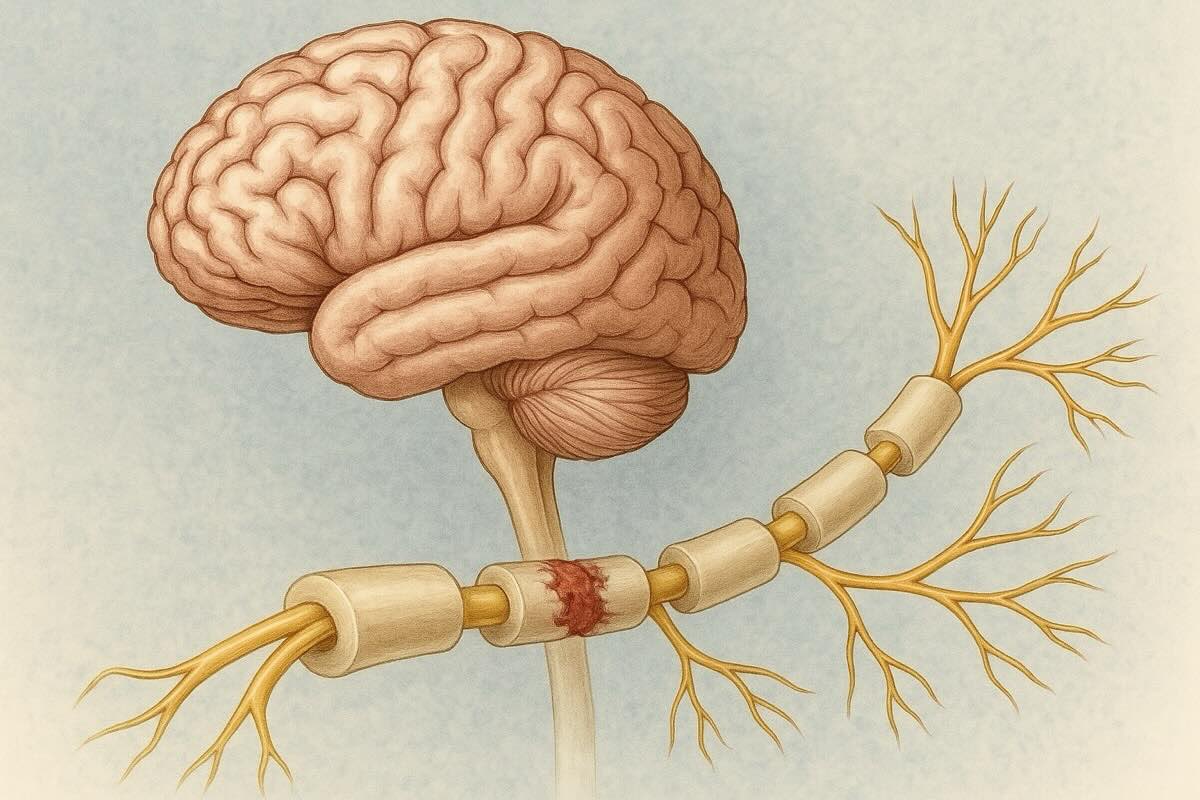
Рассеянный склероз (РС) - это сложное и непредсказуемое заболевание центральной нервной системы, возникающее в результате ошибочной атаки иммунной системы на защитную миелиновую оболочку нервных волокон. В результате такого аутоиммунного процесса происходит демиелинизация в различных участках головного и спинного мозга, а также в зрительных нервах. Для многих людей с РС характерны фазовые изменения течения: периоды обострения, когда симптомы могут внезапно появляться или усиливаться, сменяются этапами ремиссии с частичным или почти полным восстановлением. Даже с этим прогрессирующим характером в настоящее время существует немало методов лечения, помогающих уменьшать частоту приступов и контролировать симптомы, позволяя многим пациентам жить полноценно, сохраняя физическую и социальную активность.
Типы рассеянного склероза
Медицинское сообщество выделяет несколько форм рассеянного склероза, которые отличаются особенностями течения, скоростью прогрессирования и тем, как болезнь влияет на повседневную жизнь человека. Несмотря на разные названия этих типов, их можно рассматривать как различные сценарии прогрессирования заболевания - определение конкретной формы позволяет врачам выбрать оптимальную терапевтическую стратегию. В то же время человек, которому поставлен точный диагноз, может лучше ориентироваться в возможных рисках и прогнозах.
- Клинически изолированный синдром. Это первый эпизод неврологических симптомов, которые свидетельствуют о воспалительном процессе в центральной нервной системе, однако еще не дают оснований для окончательного диагноза "рассеянный склероз". У человека могут быть характерные проявления и даже отдельные очаги демиелинизации на магнитно-резонансной томографии, однако пока не выполняется полный перечень диагностических критериев. Если впоследствии появляются новые симптомы или новые очаги на снимках, клинически изолированный синдром переходит в рассеянный склероз.
- Ремитирующе-рецидивирующий рассеянный склероз. Это самая распространенная форма заболевания, которая встречается у примерно 85% людей, которым установлен диагноз. Для нее характерно чередование периодов обострения, когда симптомы появляются внезапно или усиливаются, и ремиссий, когда состояние пациента улучшается или симптомы временно исчезают.
- Вторично-прогрессирующий рассеянный склероз. Этот тип обычно развивается у тех, кто длительное время имел ремитирующе-рецидивирующее течение. Со временем рецидивы становятся менее выраженными или исчезают совсем, вместо этого наблюдается постепенное ухудшение состояния. Симптомы медленно, но стабильно усиливаются, и человек может терять ранее сохраненные функции.
- Первично-прогрессирующий рассеянный склероз. В этой форме болезнь с самого начала имеет постоянное прогрессирующее течение, без четко выраженных фаз обострения или ремиссии. Симптомы постепенно нарастают, часто начинаясь с нарушений походки или мышечной слабости, и со временем приводят к стойким ограничениям подвижности.
- Тумефактивный рассеянный склероз. Редкий вариант течения, который сопровождается появлением обширных поражений мозга, по виду напоминающих опухоли. Для точного установления диагноза иногда требуется биопсия ткани мозга.
- Склероз Бало. Характеризуется появлением концентрических, как бы "кольцевидных" зон поражения миелина, которые хорошо видны на магнитно-резонансной томографии. Это редкий, но узнаваемый подтип рассеянного склероза.
- Вариант Марбурга. Очень агрессивная форма рассеянного склероза с молниеносным прогрессированием симптомов. Без немедленного лечения может привести к тяжелым последствиям или смерти за считанные месяцы.
Распространенность
Рассеянный склероз является хроническим заболеванием, которое обнаруживают у миллионов людей по всему миру. Он не имеет четко определенной географической границы, но наблюдается тенденция к более высокой частоте в регионах с умеренным и холодным климатом. В таких широтах заболевание встречается чаще, чем в тропических или экваториальных зонах.
Наиболее типичным возрастом появления первых симптомов считается промежуток между 20 и 40 годами, хотя рассеянный склероз может возникать как у детей, так и у пожилых людей. Согласно данным клинических наблюдений, женщины болеют значительно чаще, чем мужчины - примерно в два-три раза. Причины этого феномена исследуются: рассматривается влияние гормонального фона, особенностей иммунной системы и возможной генетической предрасположенности.
В некоторых случаях заболевание имеет бессимптомное или слабо выраженное течение, из-за чего его не удается выявить на ранних этапах. Иногда диагноз устанавливают случайно - во время обследований по другим причинам, например при проведении магнитно-резонансной томографии. Это затрудняет определение точного количества случаев, ведь часть людей не подозревает о наличии болезни. Несмотря на это, рассеянный склероз остается серьезной проблемой современной неврологии во всем мире.
Симптомы
Проявления рассеянного склероза зависят от локализации повреждений в центральной нервной системе. Поражения могут возникать в участках головного мозга, спинного мозга или зрительных нервах. Поэтому симптомы у разных людей часто существенно отличаются. Даже при одинаковой форме заболевания клиническая картина может быть совершенно разной. Однако существует перечень признаков, которые чаще всего встречаются при этом диагнозе, особенно на начальных и более развернутых стадиях.
Первые симптомы
- Нарушение зрения: затуманивание, двоение в глазах, снижение остроты зрения, болезненность при движении глазами.
- Мышечная слабость: чаще всего в конечностях или на одной стороне тела, реже - в области лица.
- Онемение, покалывание или потеря чувствительности: обычно охватывает одну сторону тела или участки ниже пояса.
Основные симптомы
- Утомляемость: истощение даже после незначительной активности, которое не проходит после отдыха.
- Нарушение равновесия: неустойчивая походка, трудности с координированными движениями, повышенный риск падений.
- Когнитивные нарушения: проблемы с концентрацией внимания, памятью, восприятием информации и планированием.
- Мышечные спазмы: ощущение напряжения, судороги, скованность, что может ограничивать движения.
- Головокружение: легкое шатание или ощущение вращения пространства вокруг.
- Нарушение мочеиспускания: затрудненное опорожнение мочевого пузыря, частые позывы или недержание.
- Эмоциональная нестабильность: раздражительность, тревожность, снижение настроения, склонность к депрессивным состояниям.
- Тремор: непроизвольное дрожание рук, ног или других частей тела, которое препятствует точным движениям.
Причины рассеянного склероза
Рассеянный склероз возникает вследствие аутоиммунного процесса, при котором клетки иммунной системы ошибочно атакуют миелин - защитную оболочку, окружающую нервные волокна в головном и спинном мозге. Это нарушает передачу нервных импульсов, вызывая появление характерных симптомов. Хотя точная причина этого ложного иммунного ответа до сих пор неизвестна, ученые определили ряд факторов, которые могут влиять на риск развития болезни.
Факторы, которые могут повышать риск развития рассеянного склероза
- Курение: регулярное воздействие табачного дыма ассоциируется с повышенным уровнем воспаления в организме и ускоренным прогрессированием болезни.
- Токсичные вещества: контакты с пестицидами, растворителями и другими химикатами иногда рассматриваются как возможные факторы запуска аутоиммунных реакций.
- Дефицит витамина D: низкий уровень этого витамина, особенно в регионах с ограниченным доступом к солнечному свету, связывают с увеличенным риском развития рассеянного склероза.
- Инфекция вирусом Эпштейна - Барр: перенос мононуклеоза в детстве или юности может стать триггером для запуска аутоиммунного процесса.
- Ожирение в детском возрасте: избыточная масса тела в период формирования иммунной системы может привести к ее нарушениям и увеличить склонность к демиелинизирующим болезням.
- Генетическая предрасположенность: наличие близких родственников с диагнозом рассеянного склероза повышает вероятность его развития, хотя болезнь не является классически наследственной.
Группы людей, у которых чаще выявляют рассеянный склероз
- Лица в возрасте от 20 до 40 лет: в этом возрастном диапазоне чаще всего появляются первые симптомы заболевания.
- Люди, происходящие из регионов северной Европы: среди них уровень заболеваемости выше, что может быть связано с климатическими, экологическими или генетическими факторами.
- Женщины: болеют в два-три раза чаще, чем мужчины. Это может объясняться влиянием половых гормонов на активность иммунной системы и особенностями ее регуляции.
Осложнения
Рассеянный склероз может приводить к накоплению необратимых повреждений в центральной нервной системе. В случае отсутствия своевременного лечения или при агрессивном течении заболевания постепенно появляются осложнения, которые влияют как на физическую активность, так и на эмоциональное и когнитивное состояние человека. Их выраженность может быть разной, однако во многих случаях они существенно снижают качество жизни.
- Нарушение походки: из-за ослабления мышц, спастичности или утраченной координации возникает потребность во вспомогательных средствах передвижения - трости, ходунках или инвалидной коляске.
- Недержание: проблемы с контролем мочеиспускания или дефекации, которые могут возникать вследствие нарушения работы спинного мозга, часто приводят к психологическому дискомфорту.
- Нарушение памяти: затруднения с фокусировкой, запоминанием и обработкой новой информации, что влияет на способность к обучению, работе и самообслуживанию.
- Половые дисфункции: снижение либидо, трудности с достижением оргазма, эректильная дисфункция или отсутствие возбуждения, обусловленные как физиологическими, так и психологическими факторами.
- Депрессивные и тревожные состояния: эмоциональные нарушения могут возникать вследствие прямого поражения соответствующих участков мозга или как реакция на потерю контроля над собственным телом и образом жизни.
Диагностика
Для подтверждения диагноза "рассеянный склероз" врачи применяют комплексный подход, поскольку симптомы этой болезни могут напоминать признаки других неврологических или системных нарушений. В частности, похожие проявления могут наблюдаться при аутоиммунных заболеваниях, дефиците витаминов, инфекционных процессах или нарушениях обмена веществ. Первичный этап диагностики включает детальный опрос пациента, анализ жалоб, сбор медицинского анамнеза и проведение общего и неврологического осмотра. После этого назначаются лабораторные и инструментальные исследования, которые помогают выявить или исключить признаки демиелинизации.
- Анализы крови и мочи: необходимы для исключения других патологий, в частности инфекций, гормональных нарушений и системных заболеваний, которые могут иметь схожие симптомы.
- Магнитно-резонансная томография головного и спинного мозга: важнейший метод визуализации, позволяющий выявить характерные очаги демиелинизации. Использование контрастного вещества позволяет различить активные и неактивные поражения.
- Люмбальная пункция: процедура забора спинномозговой жидкости, которая часто выявляет так называемые олигоклональные полосы - специфические белки, присущие воспалительным процессам в центральной нервной системе при рассеянном склерозе.
- Оптическая когерентная томография: метод визуализации слоев сетчатки, позволяющий оценить состояние зрительного нерва. Полезен при подозрении на воспаление зрительного нерва или другие офтальмологические проявления.
- Исследование вызванных потенциалов: запись электрической активности головного мозга в ответ на сенсорные стимулы (зрительные, слуховые или тактильные). Это помогает выявить замедление или блокирование прохождения нервных импульсов в зонах, которые внешне могут не иметь симптомов.
Лечение
Хотя рассеянный склероз на сегодня считается неизлечимым в смысле полного восстановления поврежденного миелина, существует много современных методов лечения, позволяющих эффективно контролировать течение заболевания. Современная терапия направлена на уменьшение частоты обострений, замедление прогрессирования и поддержание качества жизни. Основу лечения составляет воздействие на иммунную систему, поддержка неврологических функций и предотвращение осложнений.
Основные подходы к лечению рассеянного склероза
- Фармакотерапия: применяются лекарственные средства, которые влияют на активность иммунной системы, замедляют прогрессирование болезни и снижают частоту рецидивов. В периоды обострений назначаются кортикостероиды, например метилпреднизолон, а также в некоторых случаях внутривенный иммуноглобулин.
- Реабилитация: включает физическую терапию, эрготерапию, логопедические занятия при нарушениях речи, комплексы лечебных упражнений. Основная цель - поддержание подвижности, профилактика осложнений и восстановление утраченных функций.
- Психологическая поддержка: работа с психотерапевтом или участие в группах поддержки помогает справиться с тревожностью, депрессией и эмоциональной нагрузкой, часто сопровождающей хроническое заболевание.
Дополнительные методы поддержки
- Коррекция зрения: в случае возникновения проблем со зрением, например двоение или снижение остроты, могут назначаться соответствующие медикаменты или оптическая коррекция с помощью специальных очков.
- Глубокая стимуляция головного мозга: в отдельных случаях применяется для уменьшения тремора или сильных мышечных спазмов, когда другие методы неэффективны.
- Вспомогательные средства передвижения: при заметном ухудшении координации или мышечной силы могут использоваться трости, костыли, ходунки или инвалидные коляски для сохранения мобильности.
- Препараты против нейропатической боли: используются медикаменты, влияющие на нервную систему, в частности габапентин или определенные антидепрессанты, которые уменьшают интенсивность боли.
- Средства для поддержания когнитивных функций: в случае проблем с памятью или вниманием иногда назначаются лекарственные средства, например донепезил, улучшающие когнитивную производительность.
- Комплементарные подходы: йога, медитация, акупунктура могут использоваться как дополнительные средства для уменьшения тревожности, улучшения настроения и общего самочувствия. Они не заменяют медикаментозного лечения, но могут быть полезными в комплексе.
Плазмаферез
Если реакция организма на стандартное лечение во время обострения недостаточна, врач может предложить плазмаферез. Это метод, с помощью которого из крови удаляют плазму с антителами, которые могут быть причастны к патологическому процессу. Затем форменные элементы крови возвращают обратно с заменяемой жидкостью. Такой подход используют в тяжелых случаях, когда другие способы не дали результата, и чаще всего - именно в фазе острого обострения.
Типы медикаментозной терапии
- Препараты, изменяющие течение болезни: к этой группе относятся интерфероны, ацетат глатирамера, моноклональные антитела (ритуксимаб, натализумаб, окрелизумаб), а также новейшие таблетки, в частности диметилфумарат, терифлуномид, финголимод. Эти средства снижают частоту обострений, предотвращают образование новых очагов и замедляют развитие инвалидизации.
- Препараты для прекращения обострений: в периоды внезапного ухудшения состояния используются кортикостероиды в высоких дозах, внутривенный иммуноглобулин или плазмаферез. Их цель - как можно быстрее стабилизировать состояние и уменьшить воспаление.
- Формы введения лекарств: в зависимости от конкретного препарата, их можно вводить подкожно, внутривенно или принимать в форме таблеток. Например, интерфероны и ацетат глатирамера вводятся подкожно, моноклональные антитела - внутривенно, а некоторые иммуносупрессанты доступны в таблетированной форме для ежедневного или циклического приема.
Профилактика
На сегодня не существует гарантированного способа полностью предотвратить развитие рассеянного склероза. Заболевание формируется под влиянием сложного взаимодействия генетических факторов и внешней среды, включая уровень витамина D, контакт с токсичными веществами, курение и вирусные инфекции. Однако существуют эффективные стратегии, которые позволяют уменьшить вероятность новых обострений у людей с уже установленным диагнозом, а также способствуют замедлению прогрессирования болезни.
- Регулярное использование препаратов, изменяющих течение болезни: эта группа медикаментов снижает частоту обострений и предотвращает образование новых очагов поражения в головном и спинном мозге. Они имеют решающее значение в долгосрочном контроле заболевания.
- Отказ от курения: многочисленные исследования подтверждают, что прекращение курения замедляет прогрессирование рассеянного склероза и снижает риск осложнений.
- Рациональное питание: сбалансированное меню с достаточным количеством овощей, фруктов, полезных жиров (особенно омега-3 жирных кислот) и белков поддерживает иммунную систему, улучшает метаболизм и помогает уменьшить воспалительные процессы.
- Физическая активность: регулярные, но умеренные упражнения положительно влияют на кровообращение, предотвращают атрофию мышц и контрактуры, а также помогают уменьшить усталость и держать тело в тонусе.
- Полноценный сон: стабильный режим отдыха способствует гормональному равновесию, нормализации иммунной регуляции и восстановлению нервной системы после дневной нагрузки.
Прогноз
Рассеянный склероз является хроническим заболеванием, которое требует длительного медицинского наблюдения и поддержки. В прошлом считалось, что эта болезнь существенно сокращает продолжительность жизни, однако с развитием современных методов лечения ситуация изменилась. Благодаря использованию препаратов, изменяющих течение болезни, и систематической реабилитации большинство людей с этим диагнозом могут жить практически столько же, сколько и лица без неврологических патологий. В то же время рассеянный склероз способен приводить к накоплению стойких нарушений, влияющих на двигательную активность, самообслуживание и эмоциональное состояние. Поэтому длительная терапия должна включать не только контроль симптомов и предупреждение обострений, но и регулярные мероприятия по физической, когнитивной и психологической реабилитации. Это позволяет сохранять автономность и улучшать качество жизни в долгосрочной перспективе.
Заключение
Рассеянный склероз способен по-разному влиять на жизнь каждого человека, однако современные возможности лечения, изменения образа жизни и поддержка со стороны специалистов помогают многим пациентам уверенно управлять своим состоянием и оставаться активными.