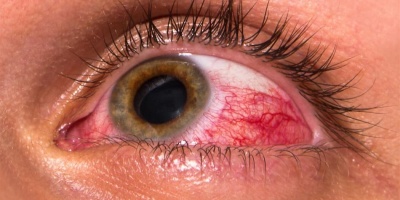
Сухість очей, печіння й парадоксальна сльозотеча — усе це може бути ознакою порушень у слізній плівці. Нерідко люди плутають такий дискомфорт із перевтомою, але в основі можуть лежати глибші проблеми.
Сльози забезпечують здоров’я та чіткість зору, адже містять три важливі шари. Перший — слизовий, що дає змогу слізній плівці рівномірно розподілятися поверхнею ока. Другий — водний, який насичує тканини вологою й забезпечує очищення. Третій — жировий, що уповільнює випаровування та захищає водний шар від надмірного висихання. У здорової людини слізна плівка стабільна й формується під час кожного кліпання. Коли вона пошкоджена або нестала, виникає синдром сухого ока. Причин безліч — від гормональних змін і впливу довкілля до аутоімунних хвороб та тривалих зорових навантажень. Незалежно від джерела проблеми, головне — вчасно розпізнати порушення й обрати оптимальний метод корекції, щоб зберегти якість зору та відчуття комфорту в щоденному житті.
Типи синдрому сухого ока
Синдром сухого ока може проявлятися по-різному, і залежно від механізму порушення виділяють три основні форми: акуозно-дефіцитну, евапоративну та змішану. Такий поділ допомагає краще зрозуміти, що саме відбувається з очима, і якого лікування потребує кожен конкретний випадок.
Акуозно-дефіцитна форма виникає тоді, коли око не виробляє достатню кількість водного компонента слізної плівки. У нормі слізні залози, розташовані у верхньо-зовнішньому куті очниці, щодня продукують необхідний об’єм рідини для зволоження та очищення ока. Але при аутоімунних хворобах, хронічних запаленнях або інших порушеннях залози втрачають здатність підтримувати потрібний рівень секреції. Через це рогівка залишається недостатньо зволоженою, і на її поверхні з’являється подразнення або мікротравми.
Евапоративна форма виникає тоді, коли кількість сліз є достатньою, але вони надто швидко випаровуються. Це трапляється через порушення роботи мейбомієвих залоз, які знаходяться на краях повік. Саме вони відповідають за створення зовнішнього жирового шару слізної плівки, який запобігає швидкому висиханню. Якщо ці залози не функціонують належним чином — наприклад, закупорені, запалені або виділяють нерівномірну кількість жиру — захисний шар стає нестабільним. У результаті навіть нормальний об’єм сліз не може ефективно виконувати свою функцію, і з’являється відчуття сухості та подразнення.
Змішана форма поєднує ознаки двох попередніх типів: зниження вироблення водного шару та порушення ліпідного бар’єра. У таких випадках симптоми більш виражені: сухість, печіння, поколювання, порушення чіткості зору. Часто додається парадоксальна сльозотеча — очі сльозяться, але при цьому залишаються сухими. Це відбувається тому, що без якісного жирового шару новоутворені сльози не затримуються на поверхні ока. Крім того, свою роль відіграє і слизовий шар, який виробляється келихоподібними клітинами. Якщо цей шар пошкоджений — а це можливо при хронічному запаленні або дефіциті вітамінів — слізна плівка розподіляється нерівномірно, і ефективність зволоження ще більше знижується.
Кожна з форм синдрому сухого ока може мати різну вираженість — від легкого дискомфорту до серйозних змін, що заважають нормально бачити, працювати або відпочивати. Часто самостійно визначити тип захворювання неможливо. Для цього проводиться комплексна діагностика: вимірюють швидкість випаровування сліз, оцінюють стан повік, виявляють, як працюють мейбомієві та слізні залози. Чітке розуміння механізму порушення дає змогу підібрати ефективне лікування й попередити ускладнення, які можуть вплинути на зір і повсякденний комфорт.
Поширеність і зв’язок із захворюваннями
Синдром сухого ока є розповсюдженим у всьому світі і трапляється в осіб різного віку, статі та способу життя. У певних регіонах, зокрема в Азії, фіксується вищий рівень захворюваності, що пов’язано як з кліматичними особливостями, так і з побутовими чинниками. Водночас, точні статистичні дані можуть змінюватися залежно від критеріїв діагностики та рівня поінформованості населення. У будь-якому разі очевидно, що ця проблема набуває все більшої медичної та соціальної значущості.
Нерідко синдром сухого ока є не самостійним станом, а наслідком або супутником інших хронічних захворювань. Наприклад, при синдромі Шегрена імунна система вражає слізні та слинні залози, що призводить до вираженої сухості очей. При цукровому діабеті також часто спостерігається зниження сльозопродукції, особливо якщо захворювання недостатньо контрольоване. Це пов’язано з ушкодженням нервових закінчень, які регулюють функцію слізних залоз, а також із загальними метаболічними порушеннями.
Важливу роль відіграють і захворювання щитоподібної залози — як гіпотиреоз, так і гіпертиреоз можуть негативно впливати на стабільність слізної плівки. У таких випадках зміни у функціонуванні мейбомієвих або слізних залоз стають частиною загального гормонального дисбалансу. Частою причиною евапоративного типу сухого ока є хронічний блефарит — запалення повік, яке порушує структуру і прохідність мейбомієвих залоз, знижуючи кількість захисного жирового секрету.
Таким чином, у багатьох людей синдром сухого ока є не ізольованою проблемою, а проявом ширших системних процесів в організмі. Для ефективного лікування вкрай важливо не обмежуватися лише місцевими засобами, а оцінити загальний стан здоров’я, супутні патології та індивідуальні особливості. Комплексний підхід дає змогу виявити справжню причину симптомів і підібрати найбільш ефективну стратегію дій.
Симптоми
Різнобічність проявів синдрому сухого ока пояснюється тим, що порушення можуть стосуватися кількох шарів сліз одночасно. Одним із найбільш характерних відчуттів є присутність чогось зайвого в оці — як ніби крупинки піску чи дрібні пилинки. Цей «піщаний» ефект часто супроводжується поколюванням, свербежем або палінням, особливо при морганні. Нерідко люди помічають розмитість зору: через нестабільну слізну плівку світло заломлюється нерівномірно, і з’являється відчуття «туманності» перед очима.
До найпоширеніших симптомів належать:
- відчуття стороннього тіла в оці («пісок», «смітинка»)
- печіння, поколювання або свербіж
- розпливчастий або змінений зір
- світлочутливість
- парадоксальна сльозотеча (надмірне зволоження при відчутті сухості)
- ниткоподібний слиз у куточках очей
- почервоніння або подразнення очей
- почуття втоми, особливо після зорового навантаження
- ускладнене читання або робота за комп’ютером
- дискомфорт під час носіння контактних лінз.
У важких випадках, коли рогівка тривалий час залишається без належного зволоження, можливе утворення мікроушкоджень та ерозій. Такий стан може супроводжуватись болем і значно ускладнювати повсякденне життя, включно зі сном, навчанням або професійною діяльністю.
Причини та фактори ризику
Синдром сухого ока виникає тоді, коли слізна плівка втрачає стабільність або не утворюється в потрібній кількості. У більшості випадків це пов’язано або з недостатнім виробленням сліз, або з їх надто швидким випаровуванням. У деяких людей обидва механізми діють одночасно. Найчастіше причина полягає в порушенні роботи слізної залози, яка відповідає за водний компонент, або мейбомієвих залоз, які утворюють захисний жировий шар. Такі порушення можуть мати як місцеве походження, так і бути наслідком системних змін в організмі.
До найпоширеніших чинників ризику належать:
- Вік: зі старінням природна секреція сліз зменшується, а якість плівки погіршується.
- Зорове навантаження: тривала робота за комп’ютером, читання чи користування ґаджетами знижують частоту кліпання, що сприяє висиханню очей.
- Контактні лінзи: тривале або неправильне використання лінз може механічно подразнювати очі й порушувати стабільність слізної плівки.
- Операції на очах: після таких процедур, як лазерна корекція зору чи видалення катаракти, іноді змінюється чутливість ока та функція залоз.
- Ліки: антигістамінні, антидепресанти, препарати від тиску, гормони, ретиноїди та інші медикаменти можуть знижувати вироблення сліз або змінювати їх склад.
- Хронічні хвороби: діабет, захворювання щитоподібної залози, аутоімунні порушення часто супроводжуються сухістю очей.
- Запалення повік: блефарит і подібні стани впливають на мейбомієві залози, спричиняючи дефіцит жиру в слізній плівці.
- Гормональні зміни: у жінок під час менопаузи або після неї зниження рівня естрогенів і андрогенів негативно впливає на слізну секрецію.
- Куріння: тютюновий дим подразнює очі та послаблює природні захисні механізми.
- Клімат: низька вологість, сухе повітря, кондиціонери та опалення сприяють швидшому випаровуванню сліз.
- Алергії: запальні реакції на пилок, пил чи інші подразники можуть змінювати склад і поведінку слізної плівки.
У більшості випадків ці фактори діють у поєднанні, що ускладнює виявлення єдиної причини. Саме тому синдром сухого ока вважається багатофакторним станом, який потребує комплексного підходу до аналізу способу життя, супутніх хвороб і медикаментозної історії.
Діагностика
Щоб підтвердити наявність синдрому сухого ока та зрозуміти його природу, офтальмолог або оптометрист проводить поетапне обстеження. Спочатку спеціаліст уточнює характер симптомів: коли вони виникли, як часто турбують, у яких ситуаціях посилюються. Також важливо з’ясувати, чи впливають вони на роботу, водіння авто, читання або перегляд екранів. Лікар обов’язково враховує загальний стан здоров’я: наявність ендокринних, імунних або хронічних хвороб, а також перенесені операції на очах або повіках.
Далі призначають інструментальні методи діагностики, які дозволяють оцінити стан кожного шару слізної плівки та ефективність їх роботи:
- Обстеження в щілинній лампі: за допомогою мікроскопа й направленого світла лікар досліджує рогівку, кон’юнктиву, краї повік і загальний стан очного яблука. Це дозволяє виявити набряки, мікропошкодження або ознаки запалення.
- Тест Ширмера: на край нижньої повіки прикріплюють вузьку паперову смужку, яка вбирає сльози. За довжиною зволоженого відрізка через 5 хвилин визначають, наскільки добре працюють слізні залози. Якщо показник нижчий за норму — йдеться про знижену сльозопродукцію.
- TBUT (Tear Break-Up Time): у кон’юнктивальну порожнину закапують безпечний барвник (зазвичай флуоресцеїн) і просять пацієнта покліпати. Потім лікар спостерігає, за скільки секунд після останнього кліпання з’являються сухі ділянки на рогівці. Якщо плівка розривається надто швидко (менше ніж за 10 секунд), це свідчить про нестабільність жирового шару.
У складних або незрозумілих випадках лікар може призначити аналізи крові — зокрема, для виявлення специфічних антитіл при підозрі на аутоімунні хвороби, такі як синдром Шегрена. Комплексна діагностика дає змогу не лише підтвердити сухе око, а й з’ясувати, який саме компонент слізної плівки порушено.
Лікування
Коли визначено причину синдрому сухого ока, підбирається індивідуальне лікування. У деяких випадках достатньо внести зміни в повсякденні звички, а в інших — потрібні спеціальні процедури чи медикаменти. Основна мета терапії — зменшити симптоми, покращити якість слізної плівки та запобігти ускладненням.
Домашні методи та зміни способу життя
Першочергово слід усунути фактори, які можуть погіршувати стан очей. У багатьох випадках зміна умов навколишнього середовища та повсякденних звичок уже дає відчутне полегшення симптомів. До найбільш ефективних домашніх заходів належать:
- Зволоження повітря в приміщенні: використання зволожувача допомагає запобігти пересушуванню очей, особливо в опалювальний сезон або в умовах роботи кондиціонера.
- Дотримання правила 20/20/20: кожні 20 хвилин при роботі за комп’ютером або зі смартфоном слід робити паузу на 20 секунд і дивитися на об’єкт, розташований на відстані приблизно 6 метрів.
- Уникання прямого потоку повітря: кондиціонери, вентилятори чи обігрівачі не повинні спрямовуватись безпосередньо на обличчя, оскільки це посилює випаровування сліз.
- Теплі компреси для повік: щоденне прикладання теплої маски або серветки на кілька хвилин покращує функцію мейбомієвих залоз і зменшує застій секрету.
- Омега-3 жирні кислоти: за погодженням з лікарем можна додати до раціону продукти або добавки, багаті на омега-3 (лосось, лляне насіння, волоські горіхи), що сприяє стабілізації жирового шару слізної плівки.
Ці прості кроки можуть бути першою лінією захисту для людей із початковими формами синдрому сухого ока або як підтримка основного лікування при більш тяжких варіантах.
Очні краплі
Штучні сльози — це найпоширеніший і доступний засіб для тимчасового полегшення симптомів. Вони зволожують поверхню ока й покращують комфорт. Існують варіанти зі збагаченням ліпідами, які додатково стабілізують слізну плівку. Якщо необхідно часто застосовувати краплі (більше 4–6 разів на добу), доцільніше обирати препарати без консервантів, щоб зменшити подразнення.
При виражених або хронічних формах синдрому можуть призначатися рецептурні засоби:
- Циклоспорин: пригнічує запалення в слізних залозах і стимулює вироблення якісних сліз.
- Ліфітеграст: зменшує запальні реакції, покращуючи симптоми та стан поверхні ока.
- Вареніклін (назальний спрей): стимулює сльозопродукцію через вплив на трійчастий нерв.
- Аутологічні сироваткові краплі: виготовляються з плазми крові пацієнта, містять фактори росту та біологічно активні речовини, що сприяють загоєнню поверхні ока. Використовуються в тяжких випадках, особливо при ерозіях рогівки.
Процедури
Якщо проблема пов’язана з дисфункцією мейбомієвих залоз, призначають сучасні апаратні методики. Наприклад:
- Термопульсаційна терапія (Lipiflow): поєднує м’який тиск і тепло, щоб очистити залози та відновити виділення жиру.
- Інтенсивне імпульсне світло (IPL): розріджує секрет у залозах і зменшує запалення, сприяючи нормалізації їх функції.
При зниженій кількості сліз можливе застосування пунктальної оклюзії: у сльозові канальці вставляють мікропробки, які блокують відтік рідини, що дозволяє природним сльозам довше зволожувати поверхню ока. Спочатку використовують тимчасові пробки, і якщо ефект позитивний, можуть запропонувати постійну оклюзію з силіконовими вставками.
Терапевтичні лінзи
У деяких випадках, особливо при ерозіях рогівки або підвищеній чутливості, офтальмолог може рекомендувати спеціальні контактні лінзи з лікувальною дією:
- М’які бандажні лінзи: утворюють захисний бар’єр між повікою та рогівкою, сприяючи загоєнню пошкоджених ділянок і зменшуючи тертя під час кліпання.
- Склеральні лінзи: більші за діаметром, покривають не лише рогівку, а й частину склери. Між поверхнею лінзи та оком утворюється резервуар із рідиною, що забезпечує тривале зволоження та водночас покращує зір.
Підбір терапевтичних лінз здійснюється лише після обстеження, з урахуванням індивідуальних потреб і стану очної поверхні.
Профілактика
Щоб зменшити ризик розвитку синдрому сухого ока або зменшити прояви вже наявного дискомфорту, важливо приділяти увагу умовам навколишнього середовища та сформувати щоденні звички, які підтримують здоров’я очей. Простих заходів часто буває достатньо, щоб уникнути хронічного запалення чи нестабільності слізної плівки.
До основних профілактичних кроків належать:
- Підтримка вологості повітря: за допомогою зволожувачів у приміщенні, особливо в опалювальний сезон, можна уникнути пересушування очної поверхні.
- Перерви під час зорового навантаження: при тривалій роботі з екранами слід регулярно робити паузи, дивитися вдалину та частіше кліпати, щоб відновити слізну плівку.
- Захист від повітряних потоків: важливо уникати прямого впливу кондиціонерів, обігрівачів чи вентиляторів на обличчя, оскільки вони пришвидшують випаровування сліз.
- Збалансоване харчування: достатнє споживання води та джерел омега-3 жирних кислот (наприклад, лляного насіння, горіхів, жирної риби) підтримує структуру слізної плівки.
- Відмова від куріння: тютюновий дим не лише подразнює слизову оболонку, а й може порушувати роботу мейбомієвих залоз.
- Захист очей на вулиці: у вітряну або сонячну погоду доцільно носити окуляри, які прикривають очі з боків і зменшують випаровування сліз.
- Регулярні профілактичні огляди: людям із ризиком гормональних чи автоімунних порушень варто періодично перевіряти функцію слізних залоз та стан очної поверхні.
Дотримання цих рекомендацій не гарантує повного захисту, але значно знижує імовірність розвитку сухості очей і сприяє тривалому збереженню зорового комфорту.
Підсумок
Синдром сухого ока — це складний, багатофакторний стан, який може значно знижувати якість життя. Проте в більшості випадків грамотна діагностика та адаптований план лікування дозволяють контролювати його прояви, поліпшуючи комфорт і зорову функцію. Головне — не ігнорувати початкові симптоми й серйозно ставитися до догляду за очима. Навіть якщо повністю позбутися синдрому сухого ока не вдається, сучасні методи терапії й корекції довкілля дають змогу жити без постійного подразнення та болю.